Allgemeine Geschäftsbedingungen der VETgirl®-Website
Vielen Dank für Ihren Besuch auf der Website von VETgirl („VETgirl“). Diese Allgemeinen Geschäftsbedingungen (die "Geschäftsbedingungen") gelten für die VETgirl-Website (https://vetgirlontherun.com) und umfassen, ohne Einschränkung, verwandte mobile Websites, Microsites, mobile Anwendungen, VETgirl-Profile auf Social-Media-Sites und alle anderen digitalen Dienste oder Eigenschaften, die von VETgirl betrieben oder verwendet werden (gemeinsam bezeichnet als die "Sites"). Durch die Nutzung der Sites erklären Sie sich damit einverstanden, diese Allgemeinen Geschäftsbedingungen und die Datenschutzrichtlinie von VETgirl einzuhalten und an sie gebunden zu sein. Bitte lesen Sie diese Allgemeinen Geschäftsbedingungen und die Datenschutzerklärung sorgfältig durch. Indem Sie sich als VETgirl-Mitglied anmelden, stimmen Sie auch unseren Abonnentenvereinbarung gefunden KLICKEN SIE HIER. Wenn Sie diesen Allgemeinen Geschäftsbedingungen und der Datenschutzrichtlinie nicht zustimmen, müssen Sie Ihre Nutzung der Sites unverzüglich beenden.
1. Lizenz. Wir gewähren Ihnen eine nicht ausschließliche, nicht übertragbare Lizenz zur Nutzung der Sites und der darin enthaltenen Dienste gemäß den Bedingungen dieser Bedingungen für einen Zeitraum beginnend mit dem Datum der Annahme dieser Allgemeinen Geschäftsbedingungen und endend am früheren von: (a) dem Datum, über das wir Sie benachrichtigen unsere Kündigung dieser Allgemeinen Geschäftsbedingungen; oder (b) das Datum, an dem Sie uns Ihre Kündigung dieser Allgemeinen Geschäftsbedingungen mitteilen. Es liegt in Ihrer Verantwortung, Ihre Anmeldeinformationen, einschließlich Ihres Benutzernamens und Ihres Passworts, vor der Verwendung durch Dritte zu schützen. Lizenzen zum Anzeigen von Weiterbildungen ("CE")-Programm und das Anhören von Podcasts unterliegen den Bedingungen des jeweiligen Abonnements oder einmaligen Kaufs. Sie dürfen die Sites und VETgirl-Inhalte (wie unten definiert, siehe Abschnitt 6) für Ihren nichtkommerziellen persönlichen Gebrauch und für keinen anderen Zweck verwenden. Die gemeinsame Nutzung von Konten verstößt gegen die AGB und unterliegt der sofortigen Löschung des Kontos ohne Rückerstattung. Individuelle Konten sind nur für diese Person. TEAM VETgirl-Konten sind zwar kostengünstig, aber auch nur für den individuellen Gebrauch bestimmt. Beim Erstellen eines Teamkontos wird jeder Person innerhalb dieses Teams ein individuelles Konto für den Zugriff auf die Website zur Verfügung gestellt, das weder geteilt noch auf eine andere Person übertragen werden kann.
2. Lizenzbeschränkungen. Sofern in diesen Allgemeinen Geschäftsbedingungen nicht ausdrücklich anders angegeben oder Sie die vorherige schriftliche Zustimmung von VETgirl erhalten, dürfen Sie keine Eigentumsvermerke oder -etiketten ändern, übersetzen, abgeleitete Werke erstellen, kopieren, verteilen, vermarkten, anzeigen, entfernen oder ändern , unterlizenzieren, klonen, übertragen, dekompilieren, zurückentwickeln oder in ein Informationsabrufsystem (elektronisch oder mechanisch), die Sites, alle VETgirl-Inhalte (wie unten definiert, Abschnitt 6) oder Teile davon integrieren. Darüber hinaus dürfen Sie nicht: (a) die Sites für unbefugte oder illegale Zwecke oder Aktivitäten verwenden, einschließlich, aber nicht beschränkt auf Aktivitäten, um unbefugten Zugriff auf die Sites zu erlangen oder zu versuchen, einschließlich VETgirl-Inhalten; (b) das ordnungsgemäße Funktionieren der Sites beeinträchtigen, einschließlich, aber nicht beschränkt auf die Übertragung von Viren, Würmern, Falltüren, Hintertüren, Timern, Uhren, Trojanern, Denial-of-Service-Angriffen oder anderen einschränkenden Routinen, Anweisungen oder Entwurf; oder (c) die Nutzung und den Genuss der Sites durch andere Personen beeinträchtigen.
3. Ihre Annahme; Änderungen der Allgemeinen Geschäftsbedingungen. Die Sites stehen nur Einzelpersonen zur Verfügung, die nach geltendem Recht rechtsverbindliche Verträge abschließen können. Diese Allgemeinen Geschäftsbedingungen stellen eine rechtsverbindliche Vereinbarung zwischen Ihnen und VETgirl in Bezug auf Ihre Nutzung und den Zugriff auf die Sites dar. Durch die Nutzung der Sites stimmen Sie diesen Allgemeinen Geschäftsbedingungen vorbehaltlos zu. VETgirl behält sich das Recht vor, diese Allgemeinen Geschäftsbedingungen jederzeit nach eigenem Ermessen zu überarbeiten, indem überarbeitete Allgemeinen Geschäftsbedingungen auf den Websites veröffentlicht werden. Ihre Nutzung der Sites bedeutet, dass Sie alle Nutzungsbedingungen akzeptieren, die in den zum Zeitpunkt Ihrer Nutzung veröffentlichten Allgemeinen Geschäftsbedingungen enthalten sind.
4. Datenschutz-Bestimmungen. Für Informationen über die Datenschutzpraktiken von VETgirl und die Verwendung und den Schutz Ihrer persönlichen Daten durch VETgirl lesen Sie bitte die Datenschutzrichtlinie von VETgirl, die durch Bezugnahme in diese Allgemeinen Geschäftsbedingungen aufgenommen wird.
5. Benutzerpflichten. Als Voraussetzung für die Nutzung der Sites garantieren und garantieren Sie, dass Sie alle geltenden lokalen, staatlichen, nationalen und internationalen Gesetze und Vorschriften in Bezug auf Ihre Nutzung der Sites einhalten und die Nutzung und den Genuss von der Sites durch andere Benutzer oder stören den Betrieb und die Verwaltung der Sites durch VETgirl. Sie stimmen vorbehaltlos zu, dass Sie die Sites nicht zum Hochladen, Herunterladen, Posten, E-Mailen, Übertragen oder anderweitigen Verfügbarmachen von Inhalten verwenden werden, einschließlich durch jegliche Anhänge dazu:
(a) die rechtswidrig, schädlich, bedrohlich, beleidigend, belästigend, unerlaubt, diffamierend, vulgär, obszön, verleumderisch, in die Privatsphäre anderer eingreifend, hasserfüllt oder rassistisch, ethnisch oder anderweitig anstößig sind;
(b) dass Sie nach keinem Gesetz oder aufgrund vertraglicher oder treuhänderischer Beziehungen (wie, aber nicht beschränkt auf Insiderinformationen, geschützte und vertrauliche Informationen, die im Rahmen von Arbeitsverhältnissen oder im Rahmen von Geheimhaltungsvereinbarungen bekannt oder offengelegt wurden) berechtigt sind, diese zur Verfügung zu stellen );
(c) die Patente, Marken, Geschäftsgeheimnisse, Urheberrechte oder andere Eigentumsrechte einer Partei verletzen;
(d) jegliche unaufgeforderte oder nicht autorisierte Werbung, Werbematerialien oder Spam;
(e) jegliches Material, das Softwareviren oder andere Computercodes, Dateien oder Programme enthält, die dazu bestimmt sind, die Funktionalität von Computersoftware oder -hardware oder Telekommunikationsgeräten zu unterbrechen, zu zerstören oder einzuschränken; und
(f) die absichtlich oder unabsichtlich gegen geltendes lokales, bundesstaatliches, nationales oder internationales Recht verstoßen können.
6. Marken und Urheberrechte: Inhalt. Der Inhalt der Sites umfasst ohne Einschränkung
(a) VETgirls Marken, Dienstleistungsmarken, Logos, Marken und Markennamen, Handelsaufmachungen und Handelsnamen und andere unverwechselbare Kennzeichnungen (gemeinsam „VETgirl-Marken“);
(b) Informationen, Daten, Materialien, Schnittstellen, Computercode, Datenbanken, Produkte, Dienstleistungen, Softwareanwendungen und Tools, Texte, Bilder und Fotografien; und
(c) Design, Struktur, Auswahl, Zusammenstellung, Zusammenstellung, Koordination, Ausdruck, Funktionalitäten, Anwendungen, Erscheinungsbild und Anordnung von Inhalten, die in den Sites enthalten oder über diese verfügbar sind (die in den Unterabschnitten (a) (b) genannten Elemente und (c) werden hierin kollektiv bezeichnet als „VETgirl-Inhalt“ or "Inhalt").
VETgirl-Inhalte sind Eigentum von VETgirl, seinen Lizenzgebern, Sponsoren, Partnern, Werbetreibenden, Inhaltsanbietern oder anderen Dritten und sind gesetzlich geschützt. Die Vervielfältigung, Übertragung, Verteilung, Verkauf, Veröffentlichung, Sendung, Verbreitung oder Verbreitung von VETgirl-Inhalten durch Sie oder durch Sie durch eine andere natürliche oder juristische Person ist strengstens verboten und rechtswidrig, es sei denn, der Eigentümer dieser Inhalte wird ausdrücklich schriftlich zugestimmt Inhalt. Sie dürfen keine Urheberrechts- oder sonstigen Hinweise, die in VETgirl-Inhalten erscheinen, ändern, löschen, verdecken oder verbergen.
7. Keine Vervielfältigung oder Weiterverkauf. Sie sind nicht berechtigt, geistiges Eigentum von VETgirl zum Weiterverkauf an eine andere natürliche oder juristische Person zu verwenden. Sie sind nicht berechtigt, geistiges Eigentum, Informationen, Software, Produkte oder Dienstleistungen, die von den Sites bezogen werden, zu ändern, zu kopieren, zu verteilen, zu übertragen, anzuzeigen, auszuführen, zu reproduzieren, zu veröffentlichen, zu lizenzieren, abgeleitete Werke daraus zu erstellen, zu übertragen oder zu verkaufen. Sie dürfen jedoch, sofern dies ausdrücklich erlaubt ist, Podcasts, Videos und/oder verwandte Materialien von den Sites nur für Ihren persönlichen, pädagogischen, nicht kommerziellen Gebrauch streamen oder herunterladen, vorausgesetzt, Sie behalten alle Urheberrechts-, Marken- und anderen Eigentumshinweise bei.
8. Keine rechtswidrige, verbotene oder rücksichtslose Nutzung. Als Bedingung für Ihre Nutzung der Sites und der darin enthaltenen Dienstleistungen und Produkte versichern Sie VETgirl, dass Sie die Sites nicht für Zwecke verwenden, die rechtswidrig oder durch diese Nutzungsbedingungen verboten sind. Sie dürfen die Sites in keiner Weise nutzen, die Ihre Sicherheit oder die Sicherheit anderer gefährden könnte, einschließlich SMS, Streaming, E-Mail oder Nutzung der Sites während des Fahrens, Laufens oder der Teilnahme an anderen Aktivitäten, die Ihre Aufmerksamkeit auf die Sicherheit erfordern.
9. Benachrichtigung über behauptete Urheberrechtsverletzungen. Gemäß 17 USC Abschnitt 512(c)(2) des Urheberrechtsgesetzes benennt VETgirl die folgende Person als Bevollmächtigten für den Empfang von Benachrichtigungen über behauptete Urheberrechtsverletzungen:
Name: Dr. Garret Pachtinger
Titel: Programmdirektor, Bildungsdienste
Telefonnummer: 858-859-1838
Email: [E-Mail geschützt]
Adresse auf Anfrage erhältlich
10. Informationen, Anzeigen und Websites Dritter: Haftungsausschluss. Die Nutzung des Internets und der Sites erfolgt ausschließlich auf Ihr Risiko und unterliegt, ohne Einschränkung, allen anwendbaren lokalen, staatlichen, nationalen und internationalen Gesetzen und Vorschriften. Sofern dies nicht ausdrücklich gesetzlich vorgeschrieben ist, kann und kann VETgirl die Vertraulichkeit oder Sicherheit von Kommunikation oder anderem Material, das über das Internet oder andere Kommunikationsnetze an oder von den Sites übertragen wird, nicht garantieren. Die Sites können Werbung enthalten, aber die Aufnahme von Werbung auf den Sites bedeutet keine Billigung der beworbenen Produkte oder Dienstleistungen. VETgirl haftet nicht für Verluste oder Schäden jeglicher Art, die durch die Präsenz solcher Werbung auf den Websites entstehen. Die Sites können auch Materialien, Informationen, Produkte und Dienstleistungen enthalten, die von Dritten bereitgestellt werden. Alle diese Informationen, einschließlich, aber nicht beschränkt auf Artikel, Meinungen, Ratschläge, Aussagen, Dienstleistungen, Angebote oder andere Informationen, die von Dritten wie Inhaltsanbietern und anderen Benutzern der Sites zur Verfügung gestellt werden, sind die des jeweiligen Dritten und nicht von VETgirl oder seine verbundenen Unternehmen. VETgirl gibt keine Zusicherungen in Bezug auf die Qualität, Nichtverletzung, Genauigkeit, Vollständigkeit, Aktualität oder Zuverlässigkeit solcher Materialien, Informationen, Dienstleistungen oder Produkte Dritter ab und garantiert oder befürwortet diese auch nicht. Bitte beachten Sie, dass einige der auf dieser Website aufgeführten Links Affiliate-Links enthalten können.
11. Haftungsfreistellung. Wenn jemand einen Anspruch oder eine Androhung eines Anspruchs gegen VETgirl erhebt, der sich aus Ihren Handlungen oder der Nutzung der Sites oder der darin enthaltenen Dienstleistungen und Produkte oder der Nutzung durch eine andere Person über Ihr Konto ergibt, erklären Sie sich damit einverstanden, VETgirl, seine Eltern, Tochtergesellschaften, verbundenen Unternehmen schadlos zu halten , Manager, leitende Angestellte, Vertreter, unabhängige Auftragnehmer und Mitarbeiter von jeglichen Ansprüchen oder Forderungen freigestellt, einschließlich angemessener Anwaltsgebühren und Kosten bei Schiedsverfahren, Gerichtsverfahren oder Berufungsverfahren, zusätzlich zu allen anderen gesetzlich vorgesehenen Beträgen.
12. HAFTUNGSAUSSCHLUSS. DIE WEBSEITEN, EINSCHLIESSLICH DIENSTLEISTUNGEN UND PRODUKTE AUF DEN WEBSEITEN, WERDEN „WIE BESEHEN“ UND „WIE VERFÜGBAR“ UND OHNE JEGLICHE AUSDRÜCKLICHE ODER STILLSCHWEIGENDE GEWÄHRLEISTUNGEN BEREITGESTELLT. IHRE NUTZUNG DER SEITEN, EINSCHLIESSLICH IHRER DIENSTLEISTUNGEN UND PRODUKTE, ERFOLGT AUF IHR EIGENES RISIKO. VETGIRL LEHNT JEGLICHE GEWÄHRLEISTUNG hinsichtlich der Genauigkeit, Sicherheit und/oder Vollständigkeit der auf DEN SEITEN enthaltenen Informationen ab. SOWEIT NACH ANWENDBAREM RECHT ZULÄSSIG, LEHNT VETGIRL JEGLICHE AUSDRÜCKLICHE ODER STILLSCHWEIGENDE ZUSICHERUNGEN UND GEWÄHRLEISTUNGEN JEGLICHER ART AB, EINSCHLIESSLICH, ABER NICHT BESCHRÄNKT AUF DIE STILLSCHWEIGENDEN GEWÄHRLEISTUNGEN DER MARKTGÄNGIGKEIT UND EIGNUNG FÜR EINEN PARTNER. Obwohl wir angemessene Vorsichtsmaßnahmen gegen eine Infektion der Websites durch Malware treffen, können wir nicht garantieren, dass es keine solche Infektion geben wird. NOCH KÖNNEN WIR GARANTIEREN, DASS DIE SEITEN UNTERBRECHUNGSFREI, RECHTZEITIG, SICHER ODER FEHLERFREI BEREITGESTELLT WERDEN. IN EINIGEN GERICHTSBARKEITEN IST DER AUSSCHLUSS STILLSCHWEIGENDER GEWÄHRLEISTUNGEN NICHT ZULÄSSIG; DAHER IST DER OBEN GENANNTE AUSSCHLUSS IN SOLCHEN GERICHTSBARKEITEN NICHT ANWENDBAR. Die WEBSEITEN UND DIE DARIN ENTHALTENEN DIENSTLEISTUNGEN UND PRODUKTE sind ausschließlich für die WEITERBILDUNG von Tierärzten bestimmt und sind nicht als Ersatz für eine professionelle tierärztliche Beratung, Diagnose oder Behandlung gedacht. Diese Materialien dienen ausschließlich der Bereitstellung von Informationen zu Bildungszwecken UND SIND DIE INTERPRETATIONEN VON VETGIRL UND/ODER SEINER DIREKTOREN, OFFIZIERE, MANAGER, MITARBEITER, UNABHÄNGIGEN AUFTRAGNEHMER UND VERTRETER. Sie sollten sich nicht auf die Informationen der WEBSITES UND DER DARIN ENTHALTENEN DIENSTLEISTUNGEN UND PRODUKTE verlassen, anstatt IHRE EIGENE MEDIZINISCHE FORSCHUNG DURCHZUFÜHREN, ALLE INFORMATIONEN GEGENÜBER DER VETERINÄRLITERATUR ZU ÜBERPRÜFEN UND/ODER professionelle Beratung und Unterstützung zu suchen. SIE sind dafür verantwortlich, alle medizinischen Informationen wie Arzneimitteldosen und medizinische Genauigkeit nach Bedarf mit der tierärztlichen Literatur abzugleichen.
13. Haftungsbeschränkung. WIR GARANTIEREN NICHT, DASS DIE SEITEN IMMER SICHER, SICHER ODER FEHLERFREI SIND ODER DASS DIE SEITEN IMMER OHNE STÖRUNGEN, VERZÖGERUNGEN ODER MÄNGEL FUNKTIONIEREN. VETGIRL ÜBERNIMMT KEINE VERANTWORTUNG FÜR DIE HANDLUNGEN, INHALTE, INFORMATIONEN ODER DATEN DRITTER UND SIE FREIGEBEN UNS, UNSERE DIREKTOREN, OFFIZIERE, MANAGER, ANGESTELLTE, UNABHÄNGIGE AUFTRAGNEHMER UND VERTRETER VON ANSPRÜCHEN UND SCHÄDEN, INKL FAHRLÄSSIGKEIT), BEKANNT UND UNBEKANNT, DIE SICH AUS ODER IN IRGENDEINER WEISE IN VERBINDUNG MIT EINEM ANSPRUCH ERGEBEN, den SIE GEGEN DRITTE HABEN. WENN SIE EIN WOHNER KALIFORNIENS SIND, VERZICHTEN SIE AUF CALIFORNIA CIVIL CODE §1542, DER BERICHTET: EINE ALLGEMEINE FREIGABE ERWEITERT NICHT AUF ANSPRÜCHE, VON DENEN DER GLAUBEHÖR NICHT KENNT ODER ZU SEINEM GUTHABEN ZUM ZEITPUNKT DER AUSFÜHRUNG DER FREIGABE ZU BESTEHEN, WENN SIE DURCH IHN MUSS SEINE VERGLEICHUNG MIT DEM SCHREIBER WESENTLICH BEEINFLUSST HABEN. WIR ÜBERNEHMEN IHNEN KEINE HAFTUNG FÜR ENTGANGENE GEWINNE ODER ANDERE FOLGESCHÄDEN, BESONDERE, INDIREKTE ODER ZUFÄLLIGE SCHÄDEN, DIE AUS ODER IN VERBINDUNG MIT DIESEN GESCHÄFTSBEDINGUNGEN ODER DEN WEBSEITEN ENTSTEHEN, SELBST WENN SIE AUF DIE MÖGLICHKEIT SOLCHER SCHÄDEN INFORMIERT WURDEN. SIE STIMMEN ZU, DASS UNSERE GESAMTHAFTUNG, DIE SICH AUS DIESEN GESCHÄFTSBEDINGUNGEN, DEN WEBSEITEN UND IHRER NUTZUNG ODER DER DARIN ENTHALTENEN DIENSTLEISTUNGEN UND PRODUKTE ERGEBEN WIRD, NICHT MEHR ALS EINHUNDERT DOLLAR (269 $) ODER DEN BETRAG ÜBERSTEIGT, DIE SIE IN DER VERGANGENHEIT AN UNS GEZAHLT HABEN ZWÖLF (12) MONATE. Jegliche Ansprüche, die im Zusammenhang mit Ihrer Nutzung der SITES UND jeglicher Inhalte DARIN entstehen, müssen innerhalb eines (1) Jahres ab dem Datum des Ereignisses, das zu einer solchen Klage geführt hat, geltend gemacht werden. ANWENDBARES RECHT ERLAUBT KEINE EINSCHRÄNKUNG ODER AUSSCHLUSS DER HAFTUNG ODER NEBEN- ODER FOLGESCHÄDEN, SO DASS DIE OBIGE EINSCHRÄNKUNG ODER DER OBIGE AUSSCHLUSS MÖGLICHERWEISE NICHT FÜR SIE GILT. IN SOLCHEN FÄLLEN WIRD DIE HAFTUNG VON VETGIRL AUF DAS VOLLSTÄNDIG GESETZLICH ZULÄSSIGE UMFANG BESCHRÄNKT. SIE SIND ALLEIN VERANTWORTLICH FÜR SCHÄDEN AN IHREM COMPUTERSYSTEM ODER DATENVERLUST, DIE AUS IHRER NUTZUNG DER SEITEN UND DER DIENSTLEISTUNGEN UND PRODUKTE VON VETGIRL RESULTIEREN.
14. XNUMX. Termination. Kündigung. VETgirl kann Ihr Konto jederzeit und ohne Angabe von Gründen kündigen und Ihre Inhalte entfernen und verwerfen. Wir haften Ihnen oder Dritten gegenüber nicht für die Beendigung Ihres Zugriffs auf die Sites. Sie können Ihr Konto auch jederzeit löschen oder deaktivieren.
15. Rechtswahl und ausschließlicher Gerichtsstand. Sie erklären sich damit einverstanden, dass alle Streitigkeiten, die sich aus oder im Zusammenhang mit Ihrer Nutzung oder Ihrem Zugriff auf die Websites, die darin angebotenen Produkte und Dienstleistungen ergeben, und diese Allgemeinen Geschäftsbedingungen ausschließlich vor den Bundes- und Landesgerichten im County Hillsborough, Bundesstaat Florida, verhandelt werden . Sie stimmen der persönlichen Zuständigkeit und dem Gerichtsstand der Bundes- und Landesgerichte im County Hillsborough, Bundesstaat Florida, zu. Die Gültigkeit, Auslegung, Konstruktion, Leistung, Durchsetzung, Rechtsbehelfe und die Rechte und Pflichten der Parteien der Websites, der darin angebotenen Produkte und Dienstleistungen und dieser Allgemeinen Geschäftsbedingungen unterliegen dem materiellen Recht des Staates von Florida (ohne Berücksichtigung der Kollisionsnormen oder Gesetze von Florida oder einer anderen Gerichtsbarkeit, die zur Anwendung anderer Gesetze führen könnte).
16. Ganze Vereinbarung. Diese Allgemeinen Geschäftsbedingungen stellen zusammen mit der VETgirl-Datenschutzrichtlinie die gesamte Vereinbarung zwischen Ihnen und VETgirl in Bezug auf den hierin enthaltenen Gegenstand dar und ersetzen alle vorherigen mündlichen und schriftlichen Vereinbarungen, Versprechen, Verhandlungen, Verpflichtungen, Zusicherungen, Anreize, Erklärungen und Mitteilungen. Keine mündliche Darstellung und keine früheren oder gleichzeitigen mündlichen oder schriftlichen Angelegenheiten, die außerhalb dieser Allgemeinen Geschäftsbedingungen liegen, haben in Bezug auf die Bestimmungen dieser Allgemeinen Geschäftsbedingungen Gültigkeit. Alle vorherigen und gleichzeitigen Diskussionen zum Gegenstand dieser Allgemeinen Geschäftsbedingungen wurden zusammengeführt und in diese Allgemeinen Geschäftsbedingungen integriert und werden durch diese ersetzt.
17. Änderungen und Ergänzungen. VETgirl behält sich das Recht vor, die Allgemeinen Geschäftsbedingungen jederzeit ohne vorherige Ankündigung an Sie zu ändern oder zu ergänzen. Änderungen und/oder Ergänzungen werden sofort nach ihrer Veröffentlichung auf den Sites wirksam. Ihre fortgesetzte Nutzung der Websites und der darin enthaltenen Dienste und Produkte nach der Veröffentlichung von Änderungen oder Ergänzungen stellt Ihre Zustimmung zu den Änderungen oder Ergänzungen dar. Außer wie in diesem Absatz vorgesehen, können diese Allgemeinen Geschäftsbedingungen nur durch eine schriftliche Vereinbarung geändert werden, die von der Partei unterzeichnet wurde, gegen die die Durchsetzung der Änderung beantragt wird.
18. Verzicht. Das Versäumnis von VETgirl, eine Bestimmung dieser Allgemeinen Geschäftsbedingungen auszuüben oder durchzusetzen, stellt keinen Verzicht auf diese Bestimmung dar.
19. XNUMX. Severability. Teilnichtigkeit. Wenn eine Bestimmung dieser Allgemeinen Geschäftsbedingungen von einem zuständigen Gericht für ungültig, nicht durchsetzbar oder nichtig erklärt wird, gilt diese Bestimmung als gestrichen und die Allgemeinen Geschäftsbedingungen werden geändert, um diese Bestimmung durch eine gültige und durchsetzbare Bestimmung zu ersetzen die der Absicht der gestrichenen Bestimmung am nächsten kommt. Der Rest der Allgemeinen Geschäftsbedingungen hat die gleiche Kraft und Wirkung, als ob eine solche Bestimmung nie aufgenommen worden wäre.
20. Anwaltskosten. Für den Fall, dass eine Klage, Klage oder ein Gerichtsverfahren eingeleitet oder eingeleitet wird, um eine oder alle Bestimmungen dieser Allgemeinen Geschäftsbedingungen durchzusetzen, stimmen Sie zu, dass VETgirl zusätzlich zu allen anderen gesetzlich oder nach Billigkeit vorgesehenen Rechtsmitteln berechtigt ist, von Ihnen einziehen, und Sie erklären sich damit einverstanden, VETgirl seine Kosten und Auslagen zu zahlen, einschließlich angemessener Anwaltsgebühren, Kosten, Auslagen, Fotokopiergebühren, Zeugengebühren, Vorladungsgebühren, Gebühren für Sachverständige, Gebühren für computergestützte Rechtsforschung, Gebühren für Computerforensik und alles andere Kosten, die VETgirl entstehen, einschließlich derjenigen in Berufung und im Zusammenhang mit der Vollstreckung oder Beitreibung von Anordnungen, Schiedssprüchen oder Urteilen gegen Sie, soweit VETgirl (ganz oder teilweise) in einem solchen Gerichtsverfahren obsiegt.
21. Zuordenbarkeit. Die Rechte, Verantwortlichkeiten oder Verpflichtungen, die in Bezug auf diese Allgemeinen Geschäftsbedingungen und alle von Ihnen über die Sites erworbenen Abonnements oder CEs gewährt oder übernommen werden, dürfen ohne vorherige schriftliche Zustimmung von VETgirl weder ganz noch teilweise von Ihnen abgetreten werden.
22. Bauregel. Die Parteien dieser Geschäftsbedingungen vereinbaren ausdrücklich, dass die Konstruktionsregel, dass ein Dokument strenger gegen die Person auszulegen ist, die es verfasst hat, für keine Bestimmung gilt.
23. Nutzung von Websites und Inhalten außerhalb der Vereinigten Staaten. VETgirl erhebt keine Ansprüche bezüglich des Zugriffs oder der Nutzung der Sites oder der VETgirl-Inhalte außerhalb der Vereinigten Staaten. Wenn Sie die Sites oder die VETgirl-Inhalte außerhalb der Vereinigten Staaten nutzen oder darauf zugreifen, tun Sie dies auf eigenes Risiko und sind für die Einhaltung der Gesetze Ihrer Gerichtsbarkeit sowie dieser Allgemeinen Geschäftsbedingungen verantwortlich.
24. Weiterbildungsprogramme. Alle auf der VETgirl-Website angebotenen CE-Programme sind vom Register für anerkannte Weiterbildung („RACE“) zertifiziert. VETgirl kann Ihnen nicht garantieren, dass Sie einen CE-Kurs zufriedenstellend abschließen oder dass Sie CE-Punkte für den Abschluss eines Kurses erhalten. Es liegt in Ihrer Verantwortung, den CE-Abschlussstatus und die Anrechnungsfähigkeit zu überprüfen und zu verfolgen. In der Regel erhalten Sie ein Zertifikat für den Abschluss von CE-Programmen, wenn Sie während der gesamten Dauer des Webinars an einem interaktiven Live-CE-Webinar teilgenommen haben oder (a) ein Online-Quiz für jedes CE-Programm erfolgreich abgeschlossen haben (mit einer Punktzahl von mindestens 80% richtig); und (b) bestätigen Sie, dass Sie die Person sind, die tatsächlich an dem Quiz teilgenommen hat.
25. Überprüfung der medizinischen Informationen und der Kursqualifikation. Es liegt in Ihrer Verantwortung zu überprüfen, ob ein CE-Kurs, der über die Sites absolviert wird, in Ihrem Bundesstaat für CE-Punkte qualifiziert ist. Obwohl wir der Ansicht sind, dass die auf den Sites enthaltenen Informationen und alle über die Sites angebotenen CE-Kurse zum Zeitpunkt der Veröffentlichung auf den Sites korrekt sind, gibt es häufig neue wissenschaftliche Erkenntnisse und Änderungen der anerkannten tierärztlichen Praktiken. Ebenso kann es sich bei einigen Inhalten um die geäußerte wissenschaftliche und medizinische Meinung des Sprechers handeln. Es liegt in Ihrer Verantwortung zu überprüfen, ob die bereitgestellten Informationen noch richtig und aktuell sind. Wir geben keine Garantie dafür, dass Ihre Nutzung der Informationen oder Techniken, die in einem über die Sites angebotenen CE-Kurs enthalten oder demonstriert werden, erfolgreich ist. Darüber hinaus ist die Durchsicht der CE-Programmmaterialien kein Ersatz für alle Aspekte einer persönlichen Schulung, bei der der Trainer Ihre Fähigkeiten in der Anwendung der demonstrierten Techniken bewerten kann. Sie sind dafür verantwortlich, alle medizinischen Informationen wie Arzneimitteldosen und medizinische Richtigkeit nach Bedarf mit der Veterinärliteratur abzugleichen.
26. Soziale Medien. VETgirl kann innerhalb seiner Sites und Social-Media-Profile auf Sites wie Facebook, Twitter, LinkedIn und verschiedenen Blogging-Sites Möglichkeiten zur Benutzerinteraktion bieten. In diesen Social-Media-Profilen sollten Inhalte und Links zu anderen Internet-Sites nicht als Billigung der darin enthaltenen Organisationen, Körperschaften, Ansichten oder Inhalte ausgelegt werden. VETgirl ist nicht verantwortlich für Inhalte oder Links, die von anderen gepostet werden. Beachten Sie auch, dass Links auf unserer Website keine Billigung bedeuten. Bitte beachten Sie, dass Sie diese Links auf eigene Gefahr verwenden.
27. Benutzergenerierte Inhalte. Durch das Beitragen von benutzergenerierten Inhalten zu einer der Sites oder Social-Media-Profilen erkennen Sie an, dass diese Informationen der Öffentlichkeit zugänglich sind und gewähren VETgirl eine nicht ausschließliche Lizenz, solche benutzergenerierten Inhalte anzuzeigen, zu reproduzieren, zu übertragen, zu ändern und die VETgirl verwenden darf die nutzergenerierten Inhalte für interne und externe Marketingzwecke. Sie sind allein verantwortlich für die von Ihnen übermittelten benutzergenerierten Inhalte. VETgirl behält sich das Recht vor, Inhalte aus beliebigen Gründen von den Websites zu entfernen.
28. Verlängerung der Mitgliedschaft Unser kontinuierliches Serviceprogramm erleichtert Ihnen die Verlängerung Ihres Abonnements. Es vermeidet Dienstunterbrechungen, indem es Ihr Abonnement automatisch zum besten verfügbaren Tarif verlängert. Ihre Verlängerung garantiert einen ununterbrochenen Dienst bis zum neuen Ablaufdatum Ihres verlängerten Abonnements. Wenn der Benutzer seine Verlängerung stornieren möchte, muss er dies in seinem Konto-Dashboard tun. Bitte überprüfen Sie unsere Hilfe-Center-Seite hier um mehr zu erfahren.
© 2021 VETgirl. Alle Rechte vorbehalten.
Dieses Dokument wurde zuletzt am 17. Mai 2021 aktualisiert.
_______________
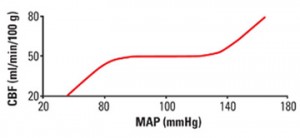

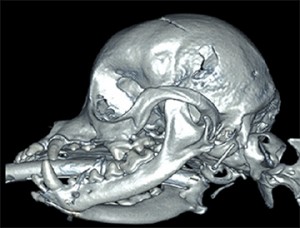
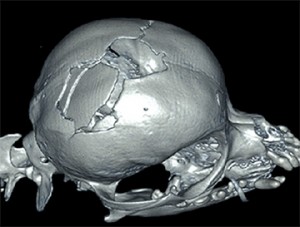
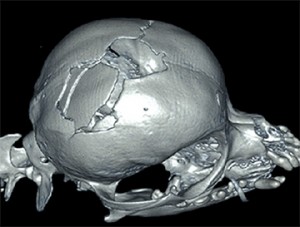
Es war toll, dieses Moor von meinem Klassenkameraden zu sehen. Wie oft können Mannit und hypertone Kochsalzlösung verabreicht werden?