Novembre 2023
Approche des salles d'urgence face à l'anémie : partie 1 avec le Dr Garret Pachtinger
Par Dr. Garret Pachtinger, VMD, DACVECC, Directrice des opérations / Co-fondatrice, VETgirl
Dans la première partie de ce programme en deux parties VETgirl formation continue vétérinaire en ligne blogue, Dr Garret Pachtinger, DACVECC discute de l'approche de l'anémie chez les chiens et les chats. Si vous êtes sur le point de voir un patient anémique aux urgences vétérinaires, découvrez comment « classer » l’anémie et en quoi consiste le diagnostic et le traitement appropriés ! N'oubliez pas de revenir dans quelques semaines pour Anémie : Partie 2 de ce blog ICI aussi!
Aussi simple que cela puisse paraître, l’anémie peut être classée en trois catégories :
- Perte de sang
- Hémolyse (destruction)
- Diminution de la production
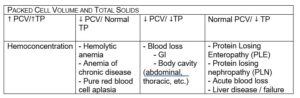
La classification dans l'une de ces trois catégories n'est pas simplement académique, elle permet plutôt au clinicien de former une liste différentielle plus ciblée à la fois pour le diagnostic et la communication avec le client. Bien qu'il existe des diagnostics sophistiqués et plus coûteux, on ne peut ignorer le caractère pratique et rentable d'un simple volume d'hématocytes (PCV) et d'un solide total (TS) pour évaluer l'anémie. Par exemple, si le PCV et le TS sont tous deux faibles, une perte de sang aiguë doit être suspectée. En revanche, un faible PCV avec des solides totaux normaux serait compatible avec une hémolyse ou une diminution de la production de globules rouges.
Voici un tableau avec quelques exemples de la façon dont le PCV et le TP peuvent vous aider à orienter votre diagnostic et votre plan de traitement :
Si nous continuons sur la voie de diagnostics simples, rentables et facilement disponibles, le clinicien avisé peut également évaluer un frottis sanguin. Si le frottis sanguin montre une polychromasie et une anisocytose, cela indique souvent une réponse régénératrice. À l’inverse, l’absence de ces cellules peut indiquer une réponse non régénérative.
En cas d'anémie, un test d'agglutination sur lame est un test de 3rd test rentable que vous devriez avoir dans votre « boîte à outils » sur l’anémie. Surtout si une hémolyse est suspectée (PCV faible, TP normal, sérum ictérique/patient). Pour effectuer une agglutination sur lame, une goutte de sang anticoagulé provenant d'un tube supérieur violet ou d'un tube capillaire est mélangée à une goutte de NaCl à 0.9 %.
Sur la base de ces diagnostics rapides, sales et rentables (PCV/TP, frottis sanguins, agglutination sur lame), nous pouvons souvent rapidement exclure ou exclure les causes possibles :
- Perte de sang (par exemple hémoabdomen, hémothorax, saignement gastro-intestinal, sites de fracture, etc.)
- Hémolyse (IMHA, parasitaire, toxicité du zinc, hypophosphatémie etc.)
- Diminution de la production (maladie chronique, maladie rénale, FELV, Addison, etc.)
Examinons quelques causes spécifiques de l'anémie, en discutant de l'évaluation clinique, des diagnostics et des thérapies potentielles.
Perte de sang : hémoabdomen
Défini comme du sang libre dans l'espace péritonéal ou rétropéritonéal. Elle est le plus souvent classée en causes non traumatiques et traumatiques, les causes non traumatiques étant ensuite classées en causes coagulopathiques et non coagulopathiques (spontanées). Les patients peuvent présenter une hémorragie interne légère et spontanément résolutive. Les patients peuvent également présenter une hémorragie rapide et grave, qui peut être fatale sans intervention rapide. Il appartient au clinicien de procéder à une évaluation rapide et de fournir un traitement d’urgence pour réduire davantage la morbidité et la mortalité.
Signalisation et historique :
La race, l'âge et les antécédents peuvent être extrêmement utiles lors de l'évaluation d'un patient présentant un hémoabdomen. Le traumatisme est souvent une plainte présentée à titre d'information par le propriétaire et faisant partie de l'historique de triage immédiat orientant l'évaluation et le traitement ultérieurs du patient. Si les antécédents sont inconnus, les résultats de l’examen clinique (voir ci-dessous) peuvent fournir des indices importants concernant la possibilité d’un traumatisme. S’il n’y a pas d’antécédents ou de signes de traumatisme, le signalement peut aider à établir un diagnostic différentiel et un plan de traitement. Par exemple, un hémoabdomen spontané chez un chien de 2 ans est plus susceptible d'être dû à une exposition à un rodenticide, tandis qu'un chien de grande race de 14 ans présentant un hémoabdomen spontané est plus susceptible d'avoir une cause néoplasique.
Examen physique:
La plupart des animaux présentant un hémoabdomen auront des indices historiques de léthargie, d'effondrement, d'intolérance à l'exercice et de faiblesse. Les anomalies de l'examen physique comprennent des muqueuses pâles, un temps de remplissage capillaire prolongé, des pouls fémoraux vifs (courts et étroits), une tachycardie et une tachypnée. Les preuves de causes traumatiques de l'hémoabdomen peuvent inclure des ecchymoses, des écorchures, des lacérations, des fractures et/ou des éruptions cutanées. Que le saignement soit traumatique ou non, la cavité abdominale est le lieu le plus fréquent d'hémorragie interne cliniquement significative. En fonction de l'ampleur et de la rapidité de la perte de sang, les signes peuvent aller d'une légère anémie au choc hémorragique. Les saignements superficiels de la peau et des muqueuses tels que pétéchies, ecchymoses, épistaxis, saignements gingivaux, méléna, hématochézie et/ou hématurie sont plus susceptibles d'être observés en cas de trouble hémostatique primaire (thrombocytopénie ou thrombocytopathie) et sont moins fréquents en cas de défauts de coagulation qui provoquer des saignements cavitaires.
Test diagnostique :
Une base de données minimale d'un patient hémorragique comprend l'hématocrite (PCV), les protéines totales (TP), l'azote uréique du sang (BUN) et la glycémie (BG). D'autres informations sur la base de données d'urgence incluent l'analyse des gaz du sang, le lactate et les électrolytes. La tension artérielle et l'ECG doivent également être obtenus. Les résultats courants compatibles avec l'hémoabdomen incluent une diminution du PCV, une diminution du TP et une augmentation du lactate. De plus, une hypotension (faible tension artérielle) et une tachycardie sinusale (sur l'ECG) sont courantes. Un frottis sanguin est utile pour fournir une estimation des plaquettes, évaluer la morphologie des globules rouges et effectuer une formule sanguine différentielle. Chaque plaquette par champ d'émersion d'huile à haute puissance représente environ 15 à 20,000 XNUMX plaquettes/µl de sang. Le bord biseauté de la lame doit être soigneusement évalué car des globules blancs et des agglomérations de plaquettes peuvent s'y trouver, notamment des agglomérations de plaquettes qui peuvent expliquer une numération plaquettaire inférieure à celle attendue dans la monocouche lors d'une tentative de calcul d'une numération plaquettaire estimée.
Les études d'imagerie peuvent également constituer un outil de diagnostic précieux pour les patients présentant un hémoabdomen. Les radiographies peuvent montrer une diminution des détails séreux, une hypertrophie des organes, des masses abdominales, une hernie diaphragmatique et/ou de la paroi corporelle. Une diminution des détails séreux peut indiquer un liquide péritonéal libre. Alternativement, beaucoup utilisent désormais l’échographie comme outil de diagnostic plus détaillé. Plus précisément, l’échographie est utilisée en combinaison avec le protocole FAST (focused Assessment Sonography Trauma). Le protocole FAST est le moyen le plus rapide et le plus sensible de détecter un hémoabdomen. Si l’échographie n’est pas facilement disponible, une abdominocentèse à quatre quadrants peut être réalisée pour obtenir du liquide abdominal libre. L'obtention de liquide hémorragique non coagulant via cette technique conforte le diagnostic de liquide abdominal libre, sauf en cas de coagulopathie. En cas d'hémorragie grave, le PCV et le TP du liquide doivent être évalués. L'hémorragie aiguë a tendance à avoir un PCV et un TP similaires au sang périphérique. Une évaluation cytologique doit être effectuée sur le liquide pour rechercher une inflammation, des bactéries ou des cellules néoplasiques.
La découverte de liquide hémorragique dans la cavité abdominale confirme le diagnostic d'hémoabdomen. D'autres diagnostics sur l'épanchement qui peuvent être envisagés en fonction de la présentation clinique comprennent :
- Mesure du potassium et de la créatinine en cas de suspicion de rupture de la vessie
- Mesure de la bilirubine en cas de suspicion de rupture de la vésicule biliaire
Discutons davantage des catégories générales d’hémoabdomen :
Hémoabdomen coagulopathique :
Les hémorragies résultant d'une coagulopathie sont le plus souvent causées par des troubles du système hémostatique secondaire. Les troubles du système hémostatique primaire (plaquettes) provoquent moins fréquemment des saignements cavitaires.
L’une des causes coagulopathiques les plus courantes de l’hémoabdomen est la toxicité, en particulier la carence en vitamine K due à un empoisonnement aux rodenticides anticoagulants. Bien que cela puisse survenir à tout âge, il s’agit de la cause la plus fréquente d’hémoabdomen spontané (non traumatique) chez les jeunes patients. Si une toxicose aux rodenticides anticoagulants est suspectée, les objectifs sont de prévenir d’autres hémorragies et une coagulopathie inversée par l’administration de vitamine K1. Le traitement du patient coagulopathique peut également inclure des médicaments transfusionnels comprenant du sang total, des concentrés de globules rouges et/ou du plasma frais (congelé).
Hémoabdomen traumatique :
Le traitement du patient présentant un hémoabdomen à la suite d'un traumatisme dépendra de la gravité du saignement, de l'anémie qui en résulte et des blessures concomitantes. En ce qui concerne les causes traumatiques de l’hémoabdomen, en fin de compte, il y a un manque de preuves en faveur d’une intervention chirurgicale immédiate par rapport à un traitement médical. De l’avis de l’auteur, la plupart des cas d’hémoabdomen traumatique peuvent être traités par des mesures non chirurgicales. Si la stabilisation échoue, le clinicien doit être prêt à pratiquer une intervention chirurgicale. Même si une intervention chirurgicale peut souvent être évitée, ces patients peuvent nécessiter des soins immédiats et intensifs, notamment une fluidothérapie intraveineuse et des transfusions sanguines.
En cas d'hypovolémie, une réanimation liquidienne intraveineuse est justifiée. Les choix en matière de thérapie liquidienne comprennent la thérapie cristalloïde isotonique, la thérapie cristalloïde hypertonique ou la thérapie colloïdale synthétique.
- Cristalloïde isotonique 10-30 ml/kg Bolus IV
- Colloïde synthétique 2-5 ml/kg Bolus IV
- Solution saline hypertonique (7.5 %) 2-4 ml/kg IV
Quel que soit le choix du liquide, une surveillance attentive est justifiée en raison du risque d'augmentation brutale de la pression artérielle systémique et du risque d'hémorragie accrue. En cas de perte de sang aiguë sévère, des transfusions sanguines ou des substituts sanguins sont indiqués. Le produit sanguin utilisé (conserves de globules rouges, sang total) dépend de sa disponibilité et du type de trouble hémostatique.
Les variables spécifiques à surveiller pour aider à orienter la thérapie ultérieure et la gestion de cas comprennent :
- Tension artérielle
- Rythme cardiaque
- PCV et TP
- Lactate
Une thérapie de réanimation spécifique signalée pour des conditions traumatiques telles que celle-ci est la réanimation hypotensive. Cette technique utilise de petits volumes de liquide plutôt que de grands volumes rapides dans le but d'augmenter la perfusion tout en tolérant une légère hypotension avec une pression artérielle Doppler de 80 à 100 mmHg. Il a été démontré que cette méthode réduit la mortalité chez les patients humains présentant des saignements abdominaux après un traumatisme. La théorie est qu’il y a moins de chances de perturber les caillots sanguins qui se forment et que le saignement s’arrêtera. Des mesures de soutien supplémentaires comprennent une contre-pression abdominale externe, un repos strict en cage, une analgésie et une manipulation prudente.
La mesure de la pression intra-abdominale peut être effectuée si vous avez un cathéter urinaire en place. C'est comme mesurer la pression veineuse centrale et cela peut être fait facilement avec un robinet et un manomètre à eau. Pressions supérieures à 25 cm H2O sont associés à une diminution de la perfusion des organes.
Image parNarupon Promvichai de Pixabay
Hémoabdomen spontané :
Cette catégorie se distingue des autres causes courantes d’hémoabdomen. L’obtention d’une anamnèse complète et de diagnostics au point d’intervention peut rapidement diminuer la suspicion d’un hémoabdomen traumatique ou d’une coagulopathie. Souvent avec un hémoabdomen traumatique, le patient présente des antécédents récents de traumatisme, tel qu'un traumatisme véhiculaire. Les résultats de l’examen physique peuvent également accroître la suspicion d’un traumatisme involontaire, tel que des ecchymoses, des côtes fracturées ou des abrasions ou lacérations cutanées. Les diagnostics au point de service, tels qu'un test de coagulation PT (temps de prothrombine), peuvent également être très utiles. Un test PT normal ou légèrement élevé en présence d'un hémoabdomen diminuerait la suspicion d'une coagulopathie comme cause principale, car l'expérience clinique exigerait qu'un test PT soit hors plage (ou presque hors plage) pour augmenter la cause principale étant soupçonnée d'être une coagulopathie entraînant un hémoabdomen. Une légère élévation peut souvent être considérée comme une coagulopathie de consommation.
Une fois que les traumatismes et les causes coagulopathiques ont été exclus, en particulier chez un chien plus âgé et souvent de grande race (bien qu'il n'existe aucune étude indiquant que les chiens de petite race sont différents), le terme hémoabdomen spontané (ou non traumatique, non coagulopathique) peut être utilisé.
Plusieurs études ont évalué l'hémoabdomen spontané (non traumatique, non coagulopathique). Ces études indiquent une très forte probabilité de néoplasie comme cause sous-jacente, le plus souvent une rupture d'hémangiosarcome splénique (65 à 85 %). D'autres causes existent, à la fois bénignes (hématome rompu) et malignes (par exemple mésothéliome, carcinome, phéochromocytome, lymphome), mais malheureusement, il est très probable qu'un hémoabdomen spontané chez un chien plus âgé résulte d'un hémangiosarcome splénique.
Ces patients se présentent souvent en état de choc, notamment hypovolémique. Les résultats de l'examen physique peuvent inclure une tachycardie, un pouls faible, des muqueuses pâles, une augmentation de la fréquence et de l'effort respiratoires et un abdomen distendu avec une vague de liquide palpable. Comme pour d'autres causes d'hémoabdomen, la première priorité doit être la stabilisation (par exemple, mise en place d'un cathéter intraveineux, thérapie liquidienne, oxygénothérapie, etc.). En fonction de l’état de santé du patient, les options de fluidothérapie à débattre incluraient les cristalloïdes isotoniques, la solution saline hypertonique, les colloïdes et même les produits sanguins.
Travail diagnostique
Après le diagnostic et la stabilisation, comme il s'agit souvent de chiens plus âgés avec une préoccupation majeure pour un processus néoplasique, les diagnostics à considérer doivent inclure :
- Analyses sanguines (CBC et écran chimique) - pour vérifier le nombre de cellules, les valeurs des organes, les électrolytes et évaluer globalement les dérangements métaboliques ou électrolytiques qui nécessiteraient une correction
- Test de coagulation (en particulier un temps de prothrombine – PT) – il aurait dû être effectué lors du diagnostic initial lors de la présentation pour placer le patient dans cette catégorie spécifique (non traumatique, non coagulopathique) – mais sinon, il devrait être effectué en préopératoire.
- Radiographies thoraciques – Bien qu'utiles pour évaluer la taille et la forme du cœur, la principale raison de recommander des radiographies thoraciques est souvent l'identification de métastases pulmonaires. La présence de métastases pulmonaires aggraverait considérablement le pronostic et ferait probablement de ce patient un mauvais candidat à la chirurgie et à l'anesthésie.
- Échographie abdominale – Mon expérience personnelle avec une échographie abdominale et une interprétation pour les clients se situe dans l'un des 1 scénarios :
-
- Il existe une masse solitaire (rate, foie, etc.) qui peut être identifiée. Souvent, les radiologues sont réticents (et refusent) de noter leur impression de malignité et, bien que cela ne soit pas utile pour faire la différence entre une tumeur bénigne et maligne pour les propriétaires dans leur décision, la présence d'une masse solitaire amènerait, espérons-le, à supposer que ce patient est un meilleur candidat chirurgical. en l'absence de maladie diffuse. Le propriétaire doit également comprendre qu'il existe une possibilité d'existence d'une maladie microscopique (non visible à l'échographie) qui pourrait être identifiée lors de la procédure exploratoire.
- Plusieurs masses sont présentes (pas seulement sur un seul organe). Bien que la malignité ne puisse pas être confirmée, la présence de plusieurs masses dans tout l'abdomen donnerait l'impression que la malignité est plus probable, et ce patient est probablement un pire candidat chirurgical que le patient précédent présentant une seule masse.
- Aucune masse/lésion n’a été identifiée. À ce moment-là, une enquête plus approfondie est justifiée (traumatisme sans témoin ?) et une stabilisation supplémentaire peut être nécessaire pour noter une progression.
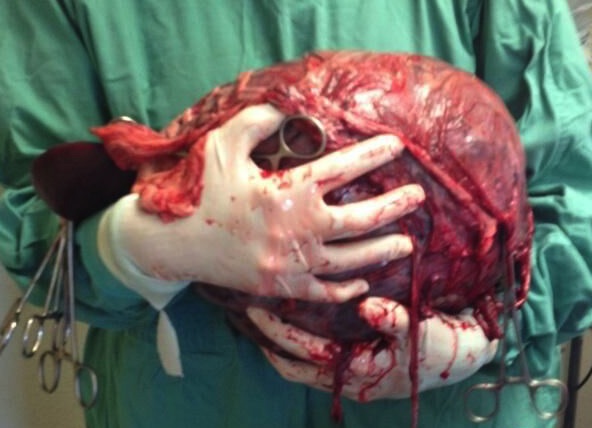
Est-ce que chaque patient a besoin d’une échographie ? J'ai des clients qui aimeraient sauver leur animal quels que soient les résultats de l'échographie. Les résultats de l’échographie sont-ils alors de nature académique ? Si le client comprend le risque qu'une maladie diffuse puisse être présente et identifiée pendant la chirurgie, ce qui entraînerait un appel téléphonique pour discuter de l'euthanasie sans cruauté, ne serait-il pas alors raisonnable d'économiser 400 à 600 $ sur l'échographie et de passer directement à chirurgicale après stabilisation et diagnostics complémentaires ? En fin de compte, une fois stabilisée au mieux des capacités du clinicien, une laparotomie exploratoire est nécessaire.
En savoir plus dans Partie 2 de « L’approche des urgences face à l’anémie » dans quelques semaines ICI!
Références (pour les parties 1 et 2) :
- Aronsohn MG, Dubiel B, Roberts B, Powers BE. Pronostic de l'hémopéritoine aigu non traumatique chez le chien : une analyse rétrospective de 60 cas (2003–2006). Suis. Animé. Hôpital. Assoc. mars/avril 2009 ; 45:72-77.
- Brockman DJ, Mongil CM, Aronson LR, Brown DC. Une approche pratique de l'hémopéritoine chez le chien et le chat. Vet Clin North Am Small Anim Pract. mai 2000 ; 30(3):657-68. Revoir.
- Clifford CA, Pretorius S, Weisse C,et al. Imagerie par résonance magnétique des lésions focales spléniques et hépatiques chez le chien. J Vet Stagiaire Med 2004;18:330-338
- Croce MA, Fabian TC,et al. Presley Regional Trauma Center, Département de chirurgie, Université du Tennessee-Memphis, États-Unis. La prise en charge non opératoire des traumatismes hépatiques fermés est le traitement de choix pour les patients hémodynamiquement stables. Résultats d'un essai prospectif. Ann Surg. juin 1995 ; 221(6):744-53; discussion 753-5.
- Delgado Millán MA, Deballon PO. Département de chirurgie, Hôpital universitaire de Getafe, Espagne. Tomodensitométrie, angiographie et cholangiopancréatographie rétrograde endoscopique dans la prise en charge non opératoire des traumatismes hépatiques et spléniques. Monde J Surg. novembre 2001 ; 25(11):1397-402.
- Feldman BF, Zinkl JG, Jain NC, éd.Hématologie vétérinaire de Schalm. 5e éd. Philadelphie : Lippincott Williams & Wilkins, 2000.
- Hammer AS, Couto CG, Swardson C, Getzy D. (1991),J Vet Stagiaire Med, Vol.5, n°1, p. 11-14.
- Hammond TN, Pesillo-Crosby SA. Prévalence de l'hémangiosarcome chez les chiens anémiques présentant une masse splénique et un hémopéritoine nécessitant une transfusion : 71 cas (2003-2005). J Am Vet Med Assoc. 2008 février 15 ; 232(4):553-8. Erratum dans : J Am Vet Med.
- Hargis AM, Feldman BF. (1991),JAVMA, Vol. 198, n° 5, mars, pp. 891-894.
- Herold LV, Devey JJ, Kirby R, Rudloff E. Prise en charge clinique de l'hémopéritoine chez le chien.Soins critiques d'urgence J Vet 2008;18(1):40–53.
- Trémie K, Bateman. Une vision actualisée de l'hémostase : mécanismes de dysfonctionnement hémostatique associé au sepsis.Soins critiques d'urgence J Vet 2005; 15(2): 83-91
- Levinson JG, Bouma JL, Althouse GC, Rieser TM. Prévalence de la malignité lorsque des lésions uniques ou multiples sont détectées lors de l'examen échographique abdominal de chiens présentant un hémopéritoine spontané : 31 cas (2003-2008). J Vet Emerg Crit Care (San Antonio). octobre 2009 ; 19(5):496-500.
- Millis DL, Hauptman JG, Fulton RB. (1993),Chirurgie vétérinaireVol. 22, n ° 2, p. 93-97.
- Mongil CM, Drobatz KJ, Hendricks JC. Université de Pennsylvanie, Philadelphie. Hémopéritoine traumatique dans 28 cas : une revue rétrospective. J Am Anim Hosp Assoc. 1995 mai-juin ; 31(3):217-22.
- Nakamura K, Sasaki K, Murakami M,et al. Échographie avec contraste pour la caractérisation des lésions focales spléniques chez le chien. J Vet Stagiaire Med 2010; 24: 1290-1297.
- Pintar J, Breitschwerdt EB, Hardie EM, Spaulding KA. Hémoabdomen aigu non traumatique chez le chien : une analyse rétrospective de 39 cas (1987–2001). Suis. Animé. Hôpital. Assoc. 2003 novembre/décembre ; 39 : 518-522.
- Scott-Moncreiff JC, Treadwell NG, McCullough SM, Brooks MB. (2001),JAHA, Vol. 37, pp. 220-227.
- Smith SA, Le modèle cellulaire de coagulation.Soins critiques d'urgence J Vet 19(1) 2009: 9-10
- Sorenson SR, Rozanski EA, Tidwell AS,et al. Évaluation d'une évaluation ciblée avec échographie pour protocole de traumatologie pour détecter le liquide abdominal libre chez les chiens impliqués dans des accidents de la route. J Am Vet Med Assoc 2004; 225: 1198-1204.
- Streeter EM, Rozanski EA, de Laforcade-Buress A, Freeman LM, Rush JE. Cummings School of Veterinary Medicine, Tufts University, North Grafton, MA. Évaluation des traumatismes routiers chez les chiens : 239 cas (janvier-décembre 2001). J Am Vet Med Assoc. août 2009 ; 235(4):405-8.
- Thrall MA,et al. Hématologie vétérinaire et chimie clinique. Philadelphie : Lippincott Williams & Wilkins, 2004.
Seuls les membres VETgirl peuvent laisser des commentaires. Se connecter or Rejoignez VETgirl dès maintenant ! Réservez votre place aujourd'hui!